 |
 |
Приветствую Вас Гость | RSS |
 |
 |
 |
Жизнь с диабетом |
     |
 | |  |
|
Главная » 2012 » Февраль » 29 » Диабетическая стопа
23:24 Диабетическая стопа |
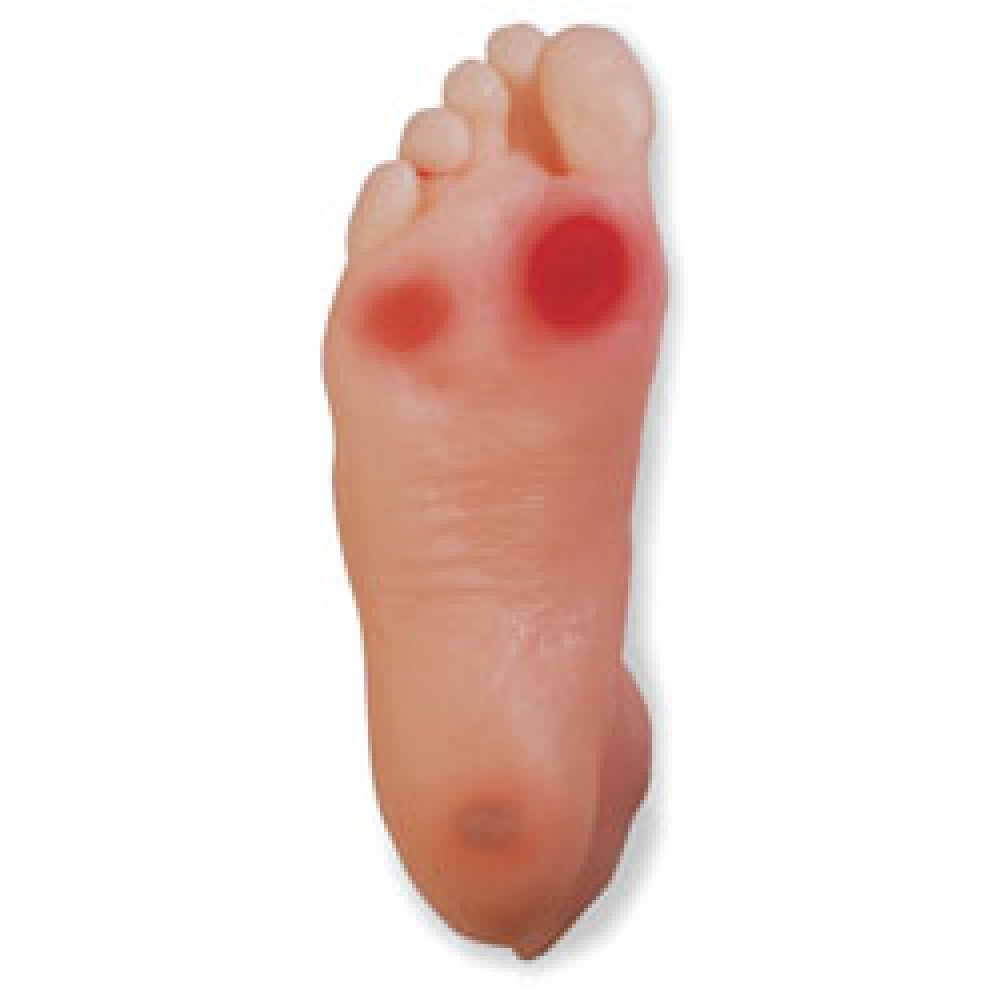 Диабетическая стопа – это одно из осложнений сахарного диабета. Согласно определению ВОЗ, диабетическая стопа – это язва мягких тканей стопы, связанная с неврологическими нарушениями и снижением местного кровотока в артериях нижних конечностей различной степени тяжести. Диабетическая стопа – это одно из осложнений сахарного диабета. Согласно определению ВОЗ, диабетическая стопа – это язва мягких тканей стопы, связанная с неврологическими нарушениями и снижением местного кровотока в артериях нижних конечностей различной степени тяжести.
Диабетические язвы стопы очень трудно поддаются лечению самым основным и главным моментом лечения таких язв является даже не местное лечение, а коррекция уровня сахара крови. Поэтому лечение диабетической стопы должен проводить хирург вместе с эндокринологом.
Причиной развития данного осложнения являются три основных фактора, которые характеры для сахарного диабета:
Микроангиопатия – это патология капилляров – мелких кровеносных сосудов, которая заключается в нарушении местного кровообращения в стопе. Это приводит к образованию омертвения определенного участка ткани - гангрене.
Нейропатия – это патология нервных волокон и нервов на конечности. Она проявляется ощущением мурашек и покалывания в стопе, понижением чувствительности кожи.
Остеоартропатии – это патология костной ткани. При сахарном диабете отмечается повышенное выведение солей кальция из костной ткани, что приводит к деформациям стопы. При деформации стопы значительно уменьшается ее площадь опоры, из–за чего наиболее выступающие участки стопы испытывают повышенное давление и являются источником образования язв.
Данные факторы приводят к тому, что пациент не замечает мелких ссадин, порезов и травм стопы. В результате в эти раны попадает инфекция, которая начинает там размножаться. Ухудшение местного кровообращения играет благоприятную роль в снижении иммунитета. Формируется язва, с отделяемым, которое обычно бывает гнойным. Края такой раны подрытые. Она начинается чаще всего с небольшого красного пятнышка, которое потом постепенно чернеет – образуется некроз (гангрена).
Местное лечение язвы
Обычно оно заключается в иссечении омертвевших участков ткани, очищении раны от гноя. Это проводится с помощью ежедневных перевязок, проводимых с антисептическими растворами. Очень часто такие язвы характеризуются тем, что их дно покрыто фибрином – плотной пленкой белесоватого цвета. Для ее удаления применяются специальные ферменты, которые растворяют эту пленку, а также разжижают густой гной, что облегчает его удаление во время перевязок.
Оперативные вмешательства при диабетической стопе обычно проводятся под местной анестезией.
Кроме того, в комплексе лечения диабетической стопы обязательно входят средства, улучшающие кровообращение, обмен веществ, повышающие иммунитет.
В настоящее время очень популярны специальные перевязочные материалы, которые применяются не только для лечения диабетических язв, но и других ран, например, ожоговых поверхностей. Такие раневые покрытия не прилипают к ране, и при их снятии не оказывается дополнительная травматизация заживающей ране. Эти повязки могут содержать различные лекарственные средства, например, антибиотики, антисептики, ранозаживляющие средства, ферменты, растворяющие гной и фибрин.
Для профилактики образования диабетических язв стопы рекомендуется комплекс мероприятий по уходу за стопами:
Ежедневно проводите осмотр кожи стоп.
Желательно даже применять для этого маленькое зеркальце, осматривая с его помощью подошвы на наличие царапин, порезов, ранок, пятнышек, трещин, сухости кожи или раздраженности.
Припудривайте кожу между пальцами стоп. Это способствует уменьшению влажности в этой области, что снижает риск развития грибковой инфекции.
Ежедневно мойте ноги теплой водой и мягким мылом. После этого насухо их вытрите.
Не рекомендуется подстригать края ногтей, закругляя их. Это способствует формированию вросшего ногтя.
Храните ноги всегда в тепле. Для этого нужно носить носки.
Желательно полностью исключить курение табака, так как оно ухудшает периферическое кровообращение.
Кроме того, нежелательно сидеть со скрещенными ногами.
|
|
Категория: Осложнения сахарного диабета |
Просмотров: 983 |
Добавил: felice
| Рейтинг: 0.0/0 |
| |
 | |  |
|
|
|
| Форма входа |
|
 |
| Меню сайта |
|
 |
| Реклама |
|
|
 |
| Поиск |
|
 |
| Архив записей |
|
 |
| Наш опрос |
|
 |
| Календарь |
| « Февраль 2012 » |
| Пн |
Вт |
Ср |
Чт |
Пт |
Сб |
Вс |
| | | 1 | 2 | 3 | 4 | 5 | | 6 | 7 | 8 | 9 | 10 | 11 | 12 | | 13 | 14 | 15 | 16 | 17 | 18 | 19 | | 20 | 21 | 22 | 23 | 24 | 25 | 26 | | 27 | 28 | 29 | |
 |
| Статистика |
Онлайн всего: 1 Гостей: 1 Пользователей: 0 |
 |
|
















